
胃潰瘍・十二指腸潰瘍
〒136-0071東京都江東区亀戸2丁目36−12 エスプリ亀戸ビル 4階
03-6807-0237

胃潰瘍・十二指腸潰瘍

胃潰瘍と十二指腸潰瘍は、両者をあわせて消化性潰瘍と総称されます。消化管の粘膜が傷害され、その傷が表面の粘膜層までにとどまるものをびらん、粘膜下層にまでいたるものを潰瘍といい、ひどいと筋層およびそれ以深にもおよびます。この潰瘍が胃に生じると胃潰瘍、十二指腸にできると十二指腸潰瘍です。胃酸などによる粘膜への攻撃が、粘膜を守る防御能を上回ることで発生・進行します。
その原因として最も重要なのが、ピロリ菌(ヘリコバクター・ピロリ[Helicobacter pylori, H. pylori])感染と、解熱鎮痛薬として用いられる非ステロイド性抗炎症薬(NSAIDs)の使用です。ピロリ菌は胃粘膜に慢性的な炎症を起こし、粘液分泌の低下や胃酸分泌調節異常を引き起こすことで潰瘍形成を促進します。十二指腸潰瘍は若年~壮年層で、胃潰瘍は中高年で多いとされています。これには、若年者やピロリ菌感染の初期段階では胃酸分泌が亢進しているため、その強い胃酸が十二指腸に流入して十二指腸潰瘍の原因となる一方で、慢性的なピロリ菌感染と加齢によって胃酸の分泌は落ちてきますが、それ以上に併行して粘膜の防御能が下がってくるため胃潰瘍ができやすくなるといったことが関係しています。
一方でNSAIDsは、シクロオキシゲナーゼ(COX)という酵素の働きを阻害し、プロスタグランジン(PG)の合成を抑制します。PGは炎症・痛み・発熱などの原因となるため、NSAIDsを投与することによって解熱・鎮痛が得られます。しかしながらこのPGには消化管粘膜保護という側面もあるため、NSAIDsの投与は消化管粘膜の防御能を下げ、消化性潰瘍の原因となります。
このNSAIDsとピロリ菌感染は相乗的に消化性潰瘍の発生率を上げるとされており、日本人ではNSAIDs使用・ピロリ菌のいずれか片方のリスクを持っていると、上部消化管出血のリスクはいずれにおいても単独だと約5倍に上がりますが、ピロリ菌感染者がNSAIDsを使用するとリスクは10倍となります。
そのほか、飲酒・喫煙、ストレスなども関与し、全身疾患(熱傷によるカーリング潰瘍、中枢神経障害によるクッシング潰瘍など)、ガストリン産生腫瘍(Zollinger-Ellison症候群)なども原因となります。
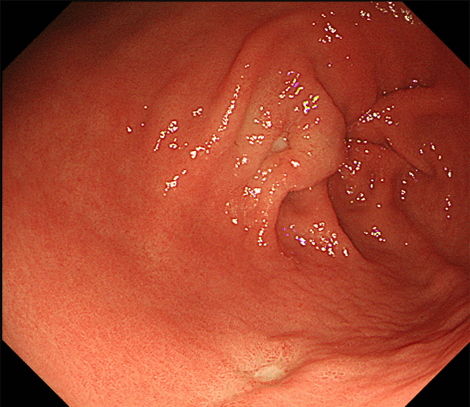 前庭部の多発胃潰瘍症例
前庭部の多発胃潰瘍症例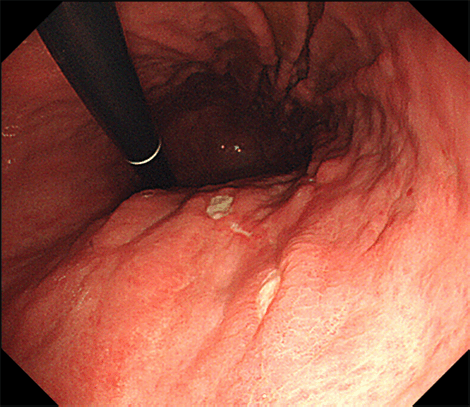 こちらは別の体部の多発胃潰瘍症例です。
こちらは別の体部の多発胃潰瘍症例です。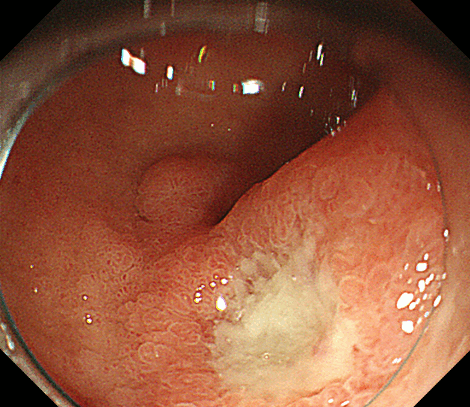 十二指腸潰瘍
十二指腸潰瘍消化性潰瘍で最も多い症状は心窩部痛(みぞおちの痛み)です。胃潰瘍では食後に痛みが出やすいのに対し、十二指腸潰瘍では空腹時や夜間に痛みが強く、食べると逆に痛みが軽快することが多いのが特徴です。また胃潰瘍に比べて十二指腸潰瘍では、背部にも痛みが出ることが多めです。これは十二指腸の一部が、後腹膜腔という腹腔の後ろ側に位置しているためです。ただし消化性潰瘍があるのにまったく痛みがない場合もあり、個人差が大きく、無症状のまま経過することも少なくありません。とくに高齢者や糖尿病患者さまなどでは痛みを感じにくく、さらにNSAIDsが関係していると潰瘍が悪化しやすい一方で鎮痛効果もあるため、弱い上腹部症状から突然の穿孔を来したりすることもあるため注意を要します。
疼痛以外の症状としては、胃もたれ、悪心・嘔気(吐き気)、膨満感、早期満腹感、食欲不振などの、上腹部を中心とした非特異的症状を伴うことがあります。
潰瘍が進行してくると、潰瘍からの出血で下血(黒色便 [タール便])、吐血、貧血症状(動悸、息切れ、めまい、疲れやすさ)などが出てくるため、上腹部症状が弱い場合や我慢強い患者さまなどでは、出血が契機となって発見されることもあります。さらに潰瘍が深くなると、消化管壁に孔が開く穿孔を生じるため、突然の激しい腹痛、腹膜炎症状(腹部が板の様に硬くなる板状硬、腹部を押した手を離すと痛い反跳痛など)を来し、時間経過とともにショック状態となり命にかかわります。
消化性潰瘍の診断で最も有用なのが、胃カメラ(胃内視鏡検査)です。内視鏡で、潰瘍の部位・大きさ・深さ・出血のリスクなどを、視覚的に直接評価することができます。潰瘍の状態は活動期(A1、A2)、治癒期(H1、H2)、瘢痕期(S1、S2)で評価し、A1が最もフレッシュな潰瘍で、S2は完全に治った状態(白色瘢痕)です。
胃潰瘍の場合は胃がんとの鑑別をつけることが極めて重要であるため、必要に応じて病変の組織を採取する生検での病理組織学的評価を行います。
さらに胃潰瘍・十二指腸潰瘍ともピロリ菌との関係が非常に強いため、ピロリ菌感染の有無を調べる検査も欠かせません。組織での検査(免疫染色を含めた顕微鏡での検査、迅速ウレアーゼ試験)のほか、抗体法(血液、尿)、抗原検査(便)、尿素呼気試験など、様々な方法があります。
治療の基本は胃酸分泌の抑制(攻撃力の低下)・粘膜保護の促進(防御能の強化)と、潰瘍の原因の除去です。
まず胃酸分泌抑制薬としては、作用の強いプロトンポンプ阻害薬(PPI)・P-CABが第一選択となります。PPI登場以前にはH2ブロッカーがもっぱら用いられてきましたが、作用が強くはないため、現在では潰瘍の治癒目的としてはあまり用いられず、維持療法として用いられる程度です。
防御因子増強薬は、潰瘍の治癒を目的とした急性期の治療では併用されることもありますが、そこまで重要性は高くはありません。しかしH2ブロッカーを潰瘍治癒目的で用いる場合には、これを併用することで治療の上乗せ効果があることが明らかとなっています。
ピロリ菌に関連しない潰瘍や、ピロリ菌除菌に至らなかった潰瘍などでは、再発抑制を目的とした維持療法が有効です。維持療法としてはH2ブロッカーで十分ともされていますが、実臨床ではPPI・P-CABが用いられていることも多いです。また維持療法における、酸分泌抑制薬への防御因子増強薬の上乗せ効果はほとんどないとされています。
ピロリ菌感染が確認された場合には、除菌療法を行います。除菌によって胃潰瘍・十二指腸潰瘍の再発率は大幅に低下することが明らかとなっており、多くの場合で除菌が成功した後は酸分泌抑制薬などの投与は不要となります。
NSAIDsが原因の場合は、可能であればその投与を中止します。ただし原疾患によってはNSAIDsの中止が難しいことも多々あり、その場合は選択的COX-2阻害薬であるセレコキシブに変更します。COXにはCOX-1とCOX-2とがあり、前者は全身に、後者は主に炎症部の細胞に発現しています。通常のNSAIDsはCOX全体を阻害してしまうため全身のPGが抑制され、炎症が改善される一方で消化管粘膜傷害の原因となってしまいます。一方で選択的COX-2阻害薬では、炎症細胞に発現しているCOX-2を阻害するため、炎症を改善させつつも消化管粘膜傷害を抑えることが可能となるという訳です。
出血性潰瘍では、内視鏡的止血術が必要となることもあります。止血の方法としては、クリップで血管を挟んでの物理的な止血のほか、アルゴンプラズマ凝固(APC)・高周波などでの熱凝固、血管周囲にエタノールを注入することによる脱水・固定・血栓形成での止血、止血剤の散布などの方法があります。内視鏡的に止血困難な場合には、放射線下に血管からアプローチして(IVR)止血する血管塞栓術や、ときに開腹止血を要すこともあります。
消化性潰瘍の穿孔はとくに十二指腸潰瘍で多く、入院加療を行います。軽度なら保存的治療(絶食、点滴補液、酸分泌抑制薬・抗生剤投与)で対応できることもありますが、緊急~準緊急手術を要すことも多いです。その場合は、穿孔部大網被覆術、単純閉鎖術などが施術されますが、穿孔した潰瘍ががん性の可能性が高い場合には広範囲切除が行われることもあります。
胃潰瘍・十二指腸潰瘍は放っておくと大きな出血や穿孔を生じ、緊急内視鏡止血や緊急手術を要することもある、命にもかかわる疾患です。上腹部症状が続く場合や、便が黒かったりする場合などでは、放置することなく早めに消化器病専門医・内視鏡専門医の診療を受けていただくことをお勧めします。
TOP